ویروس HPV و نقش کیتهای تشخیص مولکولی در مدیریت آن
Meta Description:
ویروس HPV عامل اصلی سرطان دهانه رحم است. نقش کیتهای تشخیص مولکولی HPV در غربالگری، پیشگیری و مدیریت درمان بسیار کلیدی است.
مقدمه
ویروس پاپیلومای انسانی (Human Papillomavirus – HPV) شایعترین ویروس مقاربتی در جهان به شمار میرود. طبق گزارش سازمان جهانی بهداشت (WHO)، بیش از ۸۰ درصد افراد فعال از نظر جنسی در طول زندگی خود به یکی از سویههای HPV آلوده میشوند. اهمیت این ویروس به دلیل ارتباط مستقیم آن با بروز سرطان دهانه رحم، سرطان مقعد، سرطان حلق و برخی دیگر از سرطانهای ناحیه تناسلی و دهانی است.
مدیریت مؤثر HPV تنها با ترکیب سه استراتژی امکانپذیر است: پیشگیری (واکسن)، تشخیص زودهنگام (غربالگری) و درمان بهموقع. در این میان، کیتهای تشخیص مولکولی نقش محوری در شناسایی دقیق عفونتهای پرخطر دارند.
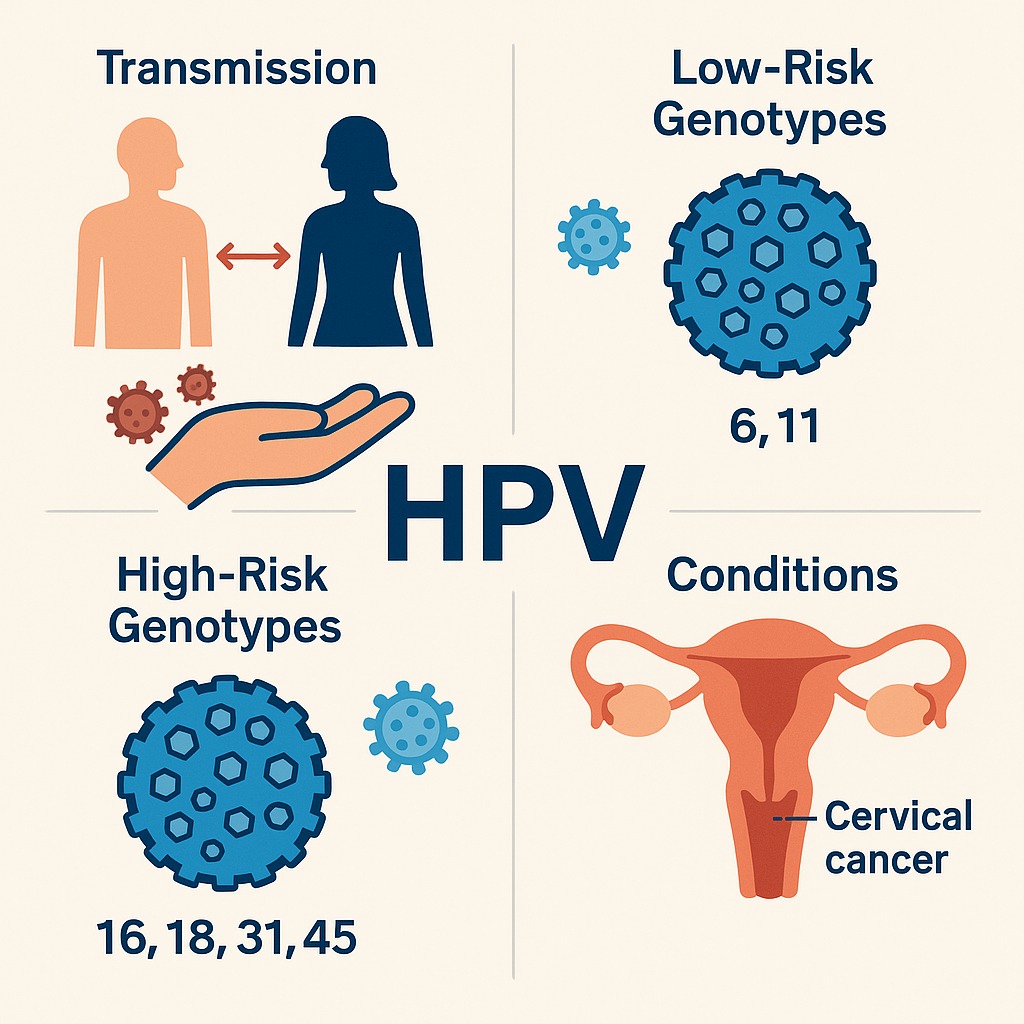
بخش ۱: معرفی ویروس HPV انواع سویههای پرخطر و کمخطر
ویروس HPV بیش از ۲۰۰ ژنوتیپ دارد که به دو دسته تقسیم میشوند:
-
کمخطر: مانند HPV-6 و HPV-11 که بیشتر عامل زگیل تناسلی و ضایعات خوشخیم هستند.
-
پرخطر: مانند HPV-16 و HPV-18 که حدود ۷۰ درصد موارد سرطان دهانه رحم را ایجاد میکنند.
اپیدمیولوژی و میزان شیوع
-
HPV شایعترین عفونت ویروسی منتقله از راه جنسی در جهان است.
-
سالانه حدود ۵۷۰ هزار مورد جدید سرطان دهانه رحم مرتبط با HPV تشخیص داده میشود.
-
در ایران نیز مطالعات نشان دادهاند که شیوع سویههای پرخطر HPV در زنان جوان رو به افزایش است.
بخش ۲: نحوه و راههای انتقال ویروس HPV
-
روابط جنسی: رایجترین راه انتقال، شامل واژینال، مقعدی و دهانی.
-
انتقال غیرجنسی:
-
تماس مستقیم پوستی در نواحی تناسلی.
-
انتقال از مادر به نوزاد حین زایمان.
-
به ندرت، از طریق وسایل آلوده (مانند تیغ یا وسایل پزشکی استریلنشده).
-
بخش ۳: اهمیت تشخیص زودهنگام
-
کاهش مرگومیر: غربالگری منظم میتواند بروز سرطان دهانه رحم را تا ۸۰٪ کاهش دهد.
-
تشخیص دیرهنگام: اغلب زمانی رخ میدهد که ضایعات پیشرفته و غیرقابل درمان شدهاند.
-
تشخیص به موقع HPV: امکان مداخله زودهنگام، درمان پیشسرطانی و جلوگیری از پیشرفت به سرطان را فراهم میکند.
بخش ۴: روشهای سنتی تشخیص تست پاپ اسمیر
-
مزایا: ارزان و در دسترس.
-
محدودیتها:
-
حساسیت پایین (حدود ۵۰–۶۰٪).
-
وابسته به مهارت فرد تفسیرکننده.
-
احتمال نتایج منفی کاذب.
-
بخش ۵: راههای نوین تشخیص مولکولی معرفی کیتهای تشخیص HPV
کیتهای تشخیص مولکولی HPV قادرند DNA یا RNA ویروس را شناسایی کنند و نوع سویه را مشخص نمایند.
تکنولوژیهای مورد استفاده
-
PCR و Real-Time PCR: پرکاربردترین روشها برای شناسایی ژنوتیپهای پرخطر.
-
RT-PCR: شناسایی بیان ژنهای E6/E7 بهعنوان نشانگر فعالیت ویروس.
-
LAMP (Loop-mediated Isothermal Amplification): روش سریع و کمهزینه.
-
CRISPR-based assays: نسل جدید تستها با دقت بالا و قابلیت point-of-care.
مزایا نسبت به روشهای سنتی
-
حساسیت و ویژگی بسیار بالاتر.
-
شناسایی دقیق سویههای پرخطر.
-
کاهش نتایج منفی کاذب.
-
امکان اتوماسیون در آزمایشگاهها.
بخش ۶: درمان و مدیریت HPV
-
عفونتهای کمخطر (زگیل تناسلی): درمان با کرایوتراپی، لیزر یا داروهای موضعی مانند پودوفیلین.
-
نقش واکسن HPV:
-
واکسنهای Gardasil و Cervarix محافظت طولانیمدت در برابر سویههای پرخطر ایجاد میکنند.
-
توصیه WHO: واکسیناسیون دختران و پسران در سنین ۹–۱۴ سال.
-
-
مدیریت سویههای پرخطر:
-
پیگیری با کولپوسکوپی و بیوپسی.
-
درمان ضایعات پیشسرطانی با روشهای جراحی (LEEP، کونیزاسیون).
-
بخش ۷: نقش کیتهای تشخیص مولکولی در بهبود درمان و پیشگیری
-
کمک به پزشکان در انتخاب مسیر درمانی بر اساس نوع سویه.
-
تشخیص عفونتهای پایدار از گذرا.
-
نقش حیاتی در برنامههای غربالگری جمعیتی بهویژه در کشورهایی با شیوع بالای سرطان دهانه رحم.
-
بهینهسازی هزینههای درمانی با تمرکز بر بیماران پرخطر.
بخش ۸: آینده تشخیص و درمان HPV
-
توسعه تستهای CRISPR و نانوبیوسنسورها برای تشخیص سریع و ارزان.
-
ترکیب واکسنهای چندگانه نسل جدید با برنامههای غربالگری مبتنی بر تشخیص مولکولی.
-
استفاده از هوش مصنوعی در تفسیر نتایج و پیشبینی ریسک سرطان.
نتیجهگیری
ویروس HPV مهمترین عامل سرطانهای وابسته به سیستم تناسلی و حلق است. تشخیص به موقع HPV با استفاده از کیتهای تشخیص مولکولی، نقطه عطفی در مدیریت این بیماری محسوب میشود. این کیتها نه تنها حساسیت و دقت بالاتری نسبت به روشهای سنتی دارند، بلکه امکان غربالگری جمعیتی و کاهش بار بیماری را نیز فراهم میسازند. آینده مدیریت HPV بر ترکیب هوشمندانه واکسیناسیون و فناوریهای نوین تشخیص مولکولی استوار خواهد بود.
سوالات متداول (FAQ)
ویروس HPV چگونه منتقل میشود؟
اصلیترین راه انتقال، تماس جنسی (واژینال، مقعدی و دهانی) است. همچنین انتقال پوستی و مادر به نوزاد نیز ممکن است.
چرا تشخیص به موقع HPV اهمیت دارد؟
تشخیص زودهنگام باعث پیشگیری از پیشرفت ضایعات پیشسرطانی به سرطان و کاهش مرگومیر میشود.
دقت کیتهای مولکولی HPV چقدر است؟
کیتهای مبتنی بر PCR و Real-Time PCR دارای حساسیت و ویژگی بالای ۹۵٪ هستند، که نسبت به تست پاپ اسمیر بسیار دقیقتر است.
آیا HPV درمان قطعی دارد؟
درمان اختصاصی برای از بین بردن ویروس وجود ندارد، اما در بیشتر موارد سیستم ایمنی خودبهخود ویروس را پاک میکند. درمانها بیشتر برای ضایعات ناشی از HPV هستند.
چه کسانی باید تست HPV بدهند؟
زنان ۳۰ سال به بالا، افرادی با سابقه روابط جنسی متعدد، و بیماران با نقص ایمنی بیشترین نیاز به غربالگری دارند.
نقش واکسن HPV چیست؟
واکسن از بروز عفونت با سویههای پرخطر جلوگیری میکند و یکی از مؤثرترین روشهای پیشگیری از سرطان دهانه رحم است.